سقط جنین نه هفته | علائم، عوارض، روش ها و مراقبت های ضروری
سقط جنین نه هفته
سقط جنین در هفته نهم بارداری، به از دست رفتن خودبه خودی یا ختم بارداری در این دوره اشاره دارد که می تواند ناشی از عوامل مختلفی باشد و با علائم گوناگونی بروز کند. درک دقیق علل، نشانه ها، روش های تشخیص و مدیریت، همچنین مراقبت های پس از سقط، برای کسانی که این تجربه حساس و چالش برانگیز را پشت سر می گذارند، حیاتی است و به آن ها کمک می کند تا با آگاهی بیشتری با این وضعیت کنار بیایند.
تجربه سقط جنین در هر مرحله ای از بارداری، به ویژه در سه ماهه اول، می تواند بسیار دشوار و از نظر عاطفی پیچیده باشد. بسیاری از افراد ممکن است احساس غم، سردرگمی یا حتی گناه را تجربه کنند، در حالی که این رویداد اغلب خارج از کنترل آن هاست. این مقاله به بررسی جامع سقط جنین در هفته نهم بارداری می پردازد و اطلاعاتی قابل اعتماد و در عین حال همدلانه را برای کمک به درک و مواجهه با این شرایط ارائه می دهد.
هفته نهم بارداری: آشنایی با مسیر طبیعی
قبل از پرداختن به موضوع سقط جنین، درک آنچه در یک بارداری سالم و طبیعی در هفته نهم انتظار می رود، می تواند به افراد کمک کند تا علائم غیرعادی را بهتر تشخیص دهند. این دوره، بخش مهمی از سه ماهه اول بارداری است که جنین با سرعت شگفت انگیزی در حال تکامل است و بدن مادر نیز دستخوش تغییرات قابل توجهی می شود.
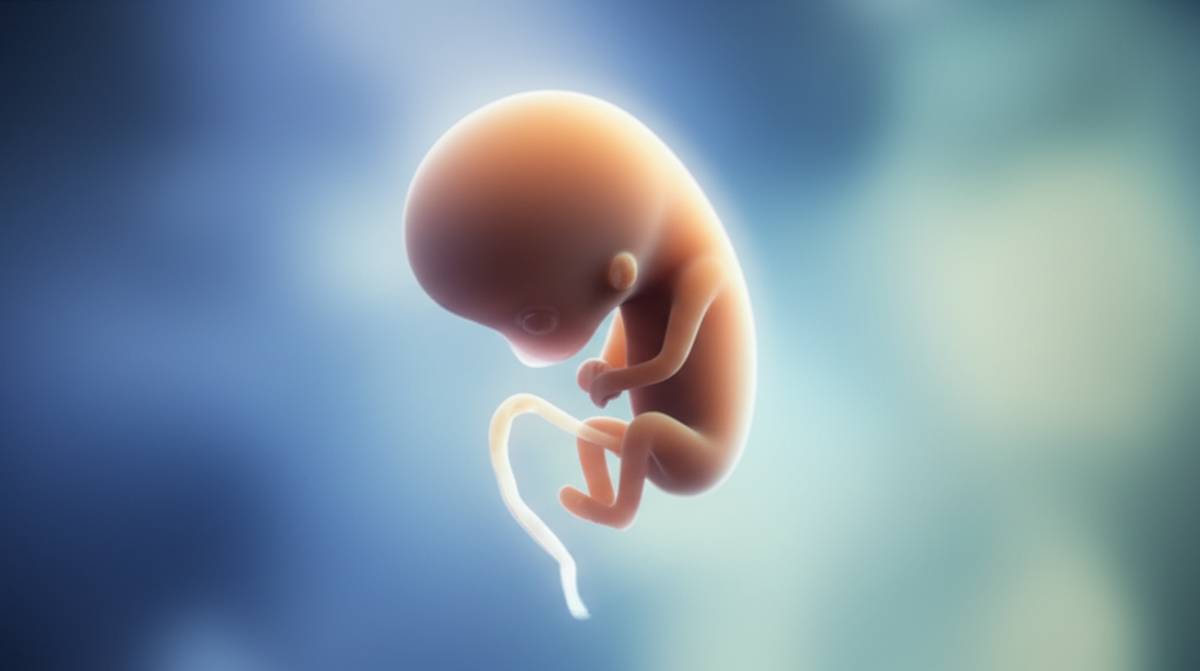
جنین در هفته نهم: رشد و نمو شگفت انگیز
در هفته نهم بارداری، جنین دیگر یک رویان نیست و رسماً وارد مرحله جنینی شده است. در این زمان، اندازه اش حدود 2.5 تا 3 سانتی متر است، تقریباً به اندازه یک گیلاس یا زیتون. اندام های حیاتی او در حال تکامل سریع هستند و ویژگی های انسانی تری به خود می گیرد.
- اندازه و وزن تقریبی: جنین در این مرحله وزنی کمتر از 2 گرم دارد و در حال رشد است.
- رشد اندام ها: قلب، مغز، کبد، کلیه ها، ریه ها و دستگاه گوارش همگی در حال توسعه هستند. ساختارهای اصلی این اندام ها شکل گرفته و عملکرد اولیه خود را آغاز می کنند.
- شکل گیری اعضای صورت و دست وپا: انگشتان دست و پا که پیشتر شبیه پره بودند، اکنون واضح تر شده اند. آرنج ها و زانوها تشکیل شده اند و جنین می تواند حرکات ظریفی را انجام دهد، هرچند که مادر هنوز این حرکات را احساس نمی کند. دم رویانی که در مراحل اولیه وجود داشت، در این هفته به کلی ناپدید می شود. پلک ها نیز شکل گرفته و روی چشم ها را می پوشانند.
- اندام های تناسلی: در این هفته، اندام های تناسلی اولیه در حال شکل گیری هستند، اما هنوز تشخیص جنسیت از طریق سونوگرافی امکان پذیر نیست و باید چند هفته دیگر برای این موضوع صبر کرد.
تغییرات بدنی و احساسی مادر در هفته نهم
در هفته نهم بارداری، مادر نیز با علائم متنوعی روبه رو می شود که ناشی از تغییرات هورمونی و سازگاری بدن با بارداری است. این علائم می توانند از فردی به فرد دیگر متفاوت باشند، اما برخی از آن ها شایع تر هستند:
- تهوع و استفراغ (تهوع صبحگاهی): بسیاری از زنان همچنان با تهوع صبحگاهی دست وپنجه نرم می کنند که می تواند در هر ساعتی از شبانه روز رخ دهد.
- خستگی مفرط: سطح بالای هورمون پروژسترون می تواند باعث خستگی شدید شود و نیاز به استراحت بیشتری را در پی داشته باشد.
- تکرر ادرار: رحم در حال بزرگ شدن است و به مثانه فشار وارد می کند که منجر به تکرر ادرار می شود. افزایش حجم خون و فعالیت بیشتر کلیه ها نیز در این امر نقش دارد.
- تغییرات سینه: سینه ها حساس تر، دردناک تر و بزرگ تر می شوند و ممکن است نوک سینه ها تیره تر به نظر برسند.
- نوسانات خلقی: تغییرات هورمونی می تواند باعث نوسانات خلقی، از خوشحالی زیاد تا تحریک پذیری و غمگینی شود.
- افزایش دور کمر و نفخ: اگرچه شکم هنوز به وضوح بزرگ نشده است، اما نفخ و ضخیم شدن دور کمر ممکن است باعث شود لباس ها کمی تنگ شوند.
- سردرد و سرگیجه: نوسانات هورمونی و تغییرات در حجم خون می تواند منجر به سردرد و گاهی سرگیجه شود.
- هوس غذایی یا بیزاری از غذا: حس بویایی و چشایی ممکن است تغییر کند و منجر به هوس های غذایی خاص یا بیزاری از غذاهایی شود که قبلاً مورد علاقه بوده اند.
سقط جنین در هفته نهم: علائم و نشانه ها
شناخت علائم سقط جنین در هفته نهم بارداری از اهمیت زیادی برخوردار است، زیرا می تواند به افراد کمک کند تا در صورت لزوم، به سرعت به پزشک مراجعه کرده و مراقبت های لازم را دریافت کنند. لازم به ذکر است که برخی از این علائم ممکن است در بارداری های طبیعی نیز مشاهده شوند، بنابراین تشخیص قطعی تنها توسط پزشک متخصص امکان پذیر است.
خونریزی واژینال: از لکه بینی تا خونریزی شدید
خونریزی واژینال یکی از شایع ترین علائم سقط جنین است. شدت این خونریزی می تواند بسیار متفاوت باشد:
- لکه بینی خفیف: برخی از زنان ممکن است تنها لکه بینی بسیار کمی را تجربه کنند که با لکه بینی های طبیعی اوایل بارداری اشتباه گرفته می شود.
- خونریزی شدید و روشن: در موارد دیگر، خونریزی می تواند شدید و به رنگ قرمز روشن باشد، گاهی همراه با دفع لخته های خونی. هرگونه خونریزی غیرعادی، به ویژه اگر با درد همراه باشد، نیاز به بررسی فوری پزشکی دارد.
نکته مهم: هرچند لکه بینی خفیف در سه ماهه اول بارداری شایع است و لزوماً به معنای سقط نیست (بیش از 50 درصد زنانی که لکه بینی دارند، بارداری سالمی را پشت سر می گذارند)، اما هرگز نباید نادیده گرفته شود و باید به پزشک اطلاع داده شود.
درد و گرفتگی شکمی و لگنی: تمایز با دردهای طبیعی
دردهای شکمی و لگنی نیز از علائم مهم سقط جنین هستند:
- دردهای قاعدگی مانند: ممکن است فرد دردهای مشابه دردهای شدید قاعدگی را تجربه کند که می تواند در زیر شکم و کمر متمرکز باشد.
- شدت و تداوم: دردهای مرتبط با سقط معمولاً شدیدتر، مداوم تر و پیشرونده تر از گرفتگی های خفیف و طبیعی رحمی است که در اوایل بارداری رخ می دهد. این گرفتگی ها می توانند موجی باشند و به مرور زمان شدت یابند.
دفع بافت یا لخته خون: چه زمانی نگران باشیم؟
یکی از نشانه های قطعی سقط جنین، دفع بافت یا لخته های خونی بزرگ از واژن است. این بافت ها ممکن است شبیه تکه های گوشت یا لخته های بزرگ باشند که رنگ صورتی مایل به خاکستری دارند. در صورت مشاهده چنین علائمی، توصیه می شود نمونه ای از بافت دفع شده (در صورت امکان در ظرفی تمیز) برای بررسی بیشتر به پزشک ارائه شود تا تشخیص دقیق تر صورت گیرد.
ناپدید شدن علائم بارداری: یک نشانه پنهان
برخی از زنان ممکن است متوجه شوند که علائم بارداری اولیه آن ها، مانند تهوع، خستگی، حساسیت سینه یا تکرر ادرار، به طور ناگهانی کاهش یافته یا کاملاً ناپدید شده اند. هرچند این اتفاق همیشه نشانه سقط نیست و ممکن است با پیشرفت بارداری، بدن به هورمون ها عادت کند، اما می تواند در مواردی نشانه ای از توقف رشد جنین یا سقط فراموش شده باشد و نیاز به بررسی پزشکی دارد.
قطع یا عدم تشکیل ضربان قلب جنین: سقط فراموش شده
یکی از تشخیص های مهم در سقط جنین، عدم تشخیص ضربان قلب جنین در سونوگرافی است، در حالی که سن بارداری نشان دهنده لزوم وجود ضربان قلب است. این وضعیت به «سقط فراموش شده» (Missed Miscarriage) معروف است، که در آن جنین در رحم فوت کرده اما بدن مادر هنوز علائم سقط را نشان نداده و بافت بارداری دفع نشده است. این تشخیص معمولاً از طریق سونوگرافی تأیید می شود و می تواند برای والدین بسیار شوکه کننده باشد.
علل سقط جنین در هفته نهم بارداری
دلایل سقط جنین، به ویژه در سه ماهه اول بارداری، اغلب پیچیده هستند و در بسیاری از موارد خارج از کنترل مادر قرار دارند. مهم است بدانیم که سقط جنین تقصیر مادر نیست و معمولاً ناشی از یک مشکل در رشد جنین است. در هفته نهم، که جنین در مرحله حساس رشد و تکامل قرار دارد، عوامل متعددی می توانند منجر به سقط شوند.
ناهنجاری های کروموزومی و ژنتیکی: عامل اصلی
اصلی ترین و شایع ترین علت سقط جنین در سه ماهه اول (حدود 50 تا 70 درصد موارد) ناهنجاری های کروموزومی است. کروموزوم ها حامل اطلاعات ژنتیکی هستند که ویژگی های جنین را تعیین می کنند. این ناهنجاری ها زمانی رخ می دهند که:
- مشکل در تقسیم سلولی: هنگام لقاح تخمک و اسپرم یا در مراحل اولیه تقسیم سلولی، ممکن است خطاهایی رخ دهد که منجر به تعداد غیرطبیعی کروموزوم ها (مثلاً یک کروموزوم اضافه یا کمتر) شود.
- ناتوانی جنین در رشد: این ناهنجاری ها اغلب به این معنی است که جنین قادر به رشد طبیعی نیست و بدن به طور طبیعی بارداری را خاتمه می دهد.
- افزایش سن مادر: خطر ناهنجاری های کروموزومی با افزایش سن مادر، به ویژه بالای 35 سال، افزایش می یابد.
مشکلات رحمی و ساختاری: چالش های فیزیکی
ناهنجاری های ساختاری رحم یا مشکلات دهانه رحم می توانند در کاشت و رشد مناسب جنین اختلال ایجاد کنند:
- ناهنجاری های مادرزادی رحم: برخی زنان ممکن است با ناهنجاری هایی مانند رحم دوشاخ یا رحم سپتوم دار متولد شوند که می تواند فضای کافی برای رشد جنین را محدود کند یا جریان خون را مختل سازد.
- نارسایی دهانه رحم: در این وضعیت، دهانه رحم خیلی زود و بدون درد باز می شود که می تواند منجر به سقط جنین یا زایمان زودرس شود.
- فیبروم ها یا پولیپ های رحمی: وجود توده های غیرسرطانی در رحم می تواند در کاشت جنین اختلال ایجاد کند یا به رشد آن آسیب برساند.
اختلالات هورمونی: عدم تعادل حیاتی
تعادل هورمونی برای حفظ بارداری، به ویژه در مراحل اولیه، بسیار حیاتی است. عدم تعادل در هورمون ها می تواند منجر به سقط جنین شود:
- سطح ناکافی پروژسترون: پروژسترون هورمونی است که دیواره رحم را برای کاشت جنین آماده کرده و آن را در طول بارداری حفظ می کند. سطح ناکافی آن می تواند باعث سقط شود.
- مشکلات تیروئید: تیروئید کنترل نشده (کم کاری یا پرکاری) می تواند بر بارداری تأثیر منفی بگذارد.
- سندرم تخمدان پلی کیستیک (PCOS): این سندرم می تواند با عدم تعادل هورمونی و افزایش خطر سقط جنین همراه باشد.
عفونت ها: تهدیدی برای بارداری اولیه
برخی عفونت ها در مادر می توانند به جنین منتقل شده و منجر به سقط جنین شوند:
- عفونت های رحم یا واژن: عفونت هایی که به رحم می رسند، می توانند باعث التهاب و آسیب به جنین شوند.
- عفونت های سیستمیک مادر: مانند لیستریوز، توکسوپلاسموز، سرخجه، سیتومگالوویروس و برخی عفونت های باکتریایی.
مشکلات جفت: نقشی کلیدی در بقای جنین
جفت عضوی است که اکسیژن و مواد مغذی را از مادر به جنین منتقل می کند و مواد زائد را از جنین به مادر بازمی گرداند. هرگونه مشکل در تشکیل یا عملکرد جفت می تواند به سقط جنین منجر شود:
- کاشت نامناسب جفت: اگر جفت به درستی در دیواره رحم کاشته نشود، نمی تواند حمایت کافی را برای جنین فراهم کند.
- اختلال در خون رسانی جفت: کمبود خون رسانی به جفت می تواند باعث عدم دریافت مواد مغذی و اکسیژن کافی توسط جنین شود.
بیماری های زمینه ای مادر: تأثیر بر سلامت بارداری
برخی بیماری های مزمن در مادر می توانند خطر سقط جنین را افزایش دهند، به ویژه اگر به خوبی کنترل نشوند:
- دیابت کنترل نشده: سطوح بالای قند خون می تواند به جنین آسیب برساند.
- فشار خون بالا: فشار خون مزمن و کنترل نشده می تواند بر سلامت جفت و جنین تأثیر بگذارد.
- اختلالات انعقادی (ترومبوفیلی): شرایطی که باعث تشکیل لخته های خونی بیش از حد می شوند، می توانند در جفت ایجاد لخته کرده و جریان خون به جنین را قطع کنند.
- بیماری های خودایمنی: برخی بیماری های خودایمنی مانند لوپوس، می توانند خطر سقط را افزایش دهند.
عوامل سبک زندگی و محیطی: آنچه در کنترل ماست
برخی عوامل مرتبط با سبک زندگی و محیطی نیز می توانند در افزایش خطر سقط جنین نقش داشته باشند، هرچند کمتر از ناهنجاری های کروموزومی:
- مصرف الکل، سیگار و مواد مخدر: این مواد به طور مستقیم می توانند به جنین آسیب برسانند.
- قرار گرفتن در معرض سموم محیطی: مانند برخی مواد شیمیایی صنعتی یا آفت کش ها.
- مصرف برخی داروها: بدون مشورت با پزشک، مصرف هرگونه دارو در دوران بارداری می تواند خطرناک باشد.
- چاقی یا کمبود وزن شدید: هر دو حالت می توانند بر تعادل هورمونی و سلامت بارداری تأثیر بگذارند.
سقط جنین تجربه ای دردناک و رایج است و در بیشتر موارد، هیچ کاری وجود ندارد که بتوان برای جلوگیری از آن انجام داد. مسئولیت این اتفاق بر عهده مادر نیست و کمک گرفتن از پزشک و متخصصان سلامت روان در این دوران اهمیت زیادی دارد.
تشخیص سقط جنین در هفته نهم
تشخیص سقط جنین، به ویژه در مراحل اولیه مانند هفته نهم، نیازمند ارزیابی دقیق پزشکی است. وقتی یک زن با علائم مشکوک به پزشک مراجعه می کند، پزشک از روش های مختلفی برای تأیید یا رد تشخیص سقط جنین و تعیین نوع آن استفاده می کند.
معاینات بالینی و شرح حال پزشکی
اولین گام در تشخیص، معاینه فیزیکی و جمع آوری شرح حال کامل از بیمار است. پزشک سوالاتی در مورد علائم تجربه شده (مانند نوع و شدت خونریزی، درد، دفع بافت)، زمان شروع علائم، سوابق پزشکی (بارداری های قبلی، سقط های قبلی، بیماری های زمینه ای، داروهای مصرفی) و تاریخ آخرین قاعدگی می پرسد. معاینه لگنی نیز برای بررسی وضعیت دهانه رحم و میزان باز بودن آن انجام می شود.
آزمایش خون: بررسی سطح هورمون بتا hCG
آزمایش خون برای اندازه گیری سطح هورمون بتا hCG (گنادوتروپین جفتی انسانی) یک ابزار تشخیصی مهم است. در یک بارداری سالم، سطح hCG به طور منظم افزایش می یابد. اگر سطح hCG به درستی افزایش نیابد یا شروع به کاهش کند، می تواند نشانه ای از سقط جنین یا بارداری خارج از رحم باشد. ممکن است پزشک برای ارزیابی روند تغییرات، درخواست تکرار آزمایش hCG را در فاصله 24 تا 48 ساعت بدهد.
سونوگرافی: پنجره ای به داخل رحم
سونوگرافی اصلی ترین روش برای تشخیص قطعی سقط جنین در هفته نهم است. این تصویربرداری می تواند جزئیات مهمی را نشان دهد:
- سونوگرافی واژینال و شکمی: در اوایل بارداری، سونوگرافی واژینال اغلب تصویر دقیق تری را ارائه می دهد، زیرا رحم هنوز پشت استخوان لگن قرار دارد. پزشک به وسیله پروب مخصوص، تصاویری از رحم و محتویات آن تهیه می کند.
- بررسی جنین و ضربان قلب: در هفته نهم، جنین باید به وضوح قابل مشاهده باشد و ضربان قلب آن (که معمولاً بین هفته های 6 تا 8 آغاز می شود) باید وجود داشته باشد. عدم تشخیص ضربان قلب در جنینی با اندازه مشخص، یکی از معیارهای تشخیص سقط فراموش شده است.
- ارزیابی ساک بارداری و کیسه زرده: اندازه و شکل ساک بارداری و وجود کیسه زرده نیز بررسی می شود. ناهنجاری در این ساختارها می تواند نشانه ای از مشکل در بارداری باشد.
- افتراق از بارداری خارج از رحم: سونوگرافی به پزشک کمک می کند تا بارداری داخل رحمی را از بارداری خارج از رحم (که یک وضعیت اورژانسی است) افتراق دهد.
- کاهش خطر سقط: شنیدن یا مشاهده ضربان قلب جنین در سونوگرافی در هفته نهم، به طور قابل توجهی خطر سقط را کاهش می دهد و می تواند باعث آرامش خاطر والدین شود.
مدیریت و روش های سقط جنین در هفته نهم
پس از تشخیص سقط جنین در هفته نهم، چندین روش مدیریت و درمان وجود دارد که پزشک با توجه به شرایط فردی، نوع سقط (کامل، ناقص، فراموش شده)، وضعیت سلامت مادر و ترجیحات بیمار، بهترین گزینه را توصیه می کند. هدف اصلی، اطمینان از خروج کامل بافت های بارداری از رحم و جلوگیری از عوارضی مانند عفونت یا خونریزی شدید است.
انتظار طبیعی: انتخاب هوشمندانه در برخی موارد
در برخی موارد، به ویژه زمانی که سقط جنین کامل یا در حال انجام است و خونریزی شدید یا علائم عفونت وجود ندارد، پزشک ممکن است رویکرد «انتظار طبیعی» را توصیه کند. در این روش، بدن به طور طبیعی بافت های بارداری را دفع می کند.
- نحوه عملکرد: بدن به طور خودکار شروع به انقباضات رحمی می کند تا بافت ها را خارج کند.
- مزایا: روشی غیرتهاجمی است و از دارو یا جراحی استفاده نمی شود.
- معایب و خطرات: ممکن است زمان بر باشد (تا چند هفته)، ناموفق باشد و نیاز به مداخله بعدی داشته باشد. خطر عفونت در صورت دفع نشدن کامل بافت ها وجود دارد. نیاز به پیگیری دقیق پزشکی با آزمایش hCG و سونوگرافی برای اطمینان از خروج کامل بافت ها ضروری است.
مدیریت دارویی: استفاده از داروهای تجویزشده
مدیریت دارویی شامل استفاده از داروهایی برای تحریک انقباضات رحمی و دفع بافت های بارداری است. این روش معمولاً برای سقط فراموش شده یا سقط ناقص توصیه می شود.
- داروهای رایج: معمولاً از داروهایی مانند میزوپروستول (Misoprostol) یا ترکیبی از میفپریستون (Mifepristone) و میزوپروستول استفاده می شود. میزوپروستول باعث نرم شدن دهانه رحم و انقباضات رحمی می شود.
- نحوه مصرف: داروها می توانند به صورت خوراکی یا واژینال مصرف شوند. پزشک دستورالعمل دقیق مصرف و دوز را ارائه می دهد.
- عوارض جانبی مورد انتظار: درد و گرفتگی شدید شکمی، خونریزی شدیدتر از قاعدگی، تهوع، استفراغ، اسهال و تب خفیف.
- ضرورت نظارت پزشک: استفاده از این داروها تنها با تجویز و تحت نظارت دقیق پزشک متخصص مجاز است. پیگیری بعدی برای اطمینان از خروج کامل بافت ها ضروری است.
مدیریت جراحی: کورتاژ و آسپیراسیون خلاء
در برخی موارد، به ویژه در سقط ناقص (که قسمتی از بافت در رحم باقی مانده)، سقط فراموش شده، یا خونریزی شدید، روش جراحی ترجیح داده می شود.
- آسپیراسیون خلاء (Vacuum Aspiration): این روش یک جراحی سرپایی است که معمولاً تحت بی حسی موضعی یا عمومی سبک انجام می شود. پزشک از یک لوله نازک (کانولا) متصل به پمپ خلاء برای ساکشن و خارج کردن بافت های بارداری از رحم استفاده می کند.
- کورتاژ (D&C – Dilatation and Curettage): در این روش، پزشک دهانه رحم را گشاد کرده و با استفاده از ابزار کوچکی به نام کورت (Curette)، بافت های باقی مانده را به آرامی از دیواره رحم خراش می دهد و خارج می کند. این روش کمتر از آسپیراسیون خلاء استفاده می شود.
- موارد استفاده: این روش ها در مواردی که روش های دیگر ناموفق بوده اند، خونریزی شدید وجود دارد، یا خطر عفونت بالا است، انجام می شوند.
- روند و ریکاوری: معمولاً زمان ریکاوری پس از جراحی سریع تر است، اما ممکن است با درد خفیف، لکه بینی و گرفتگی همراه باشد.
هشدار: خطرات سقط جنین در خانه و روش های غیرقانونی
مهم است که هرگونه تصمیم برای خاتمه دادن به بارداری، تحت نظارت کامل پزشکی و در چارچوب قوانین کشور انجام شود. تلاش برای سقط جنین در خانه با استفاده از روش های سنتی، گیاهان دارویی یا داروهای غیرتجویزی و غیرقانونی، می تواند عواقب بسیار جدی و خطرناکی برای سلامت و حتی جان مادر داشته باشد.
چنین روش هایی می توانند منجر به:
- خونریزی شدید و غیرقابل کنترل: که نیاز به فوریت های پزشکی و حتی جراحی دارد و می تواند تهدیدکننده زندگی باشد.
- عفونت های شدید رحمی: که در صورت عدم درمان به موقع، می توانند به کل بدن سرایت کرده و عواقب جبرانناپذیری داشته باشند.
- سقط ناقص: باقی ماندن بافت های بارداری در رحم که خود عامل خونریزی و عفونت است و نیازمند مداخله پزشکی است.
- آسیب به رحم یا سایر اندام های داخلی: که می تواند منجر به مشکلات باروری در آینده یا حتی نیاز به هیسترکتومی (برداشتن رحم) شود.
بنابراین، اکیداً توصیه می شود که در صورت مواجهه با بارداری ناخواسته یا تشخیص سقط جنین، به سرعت به پزشک متخصص مراجعه کرده و از هرگونه اقدام خودسرانه و غیرپزشکی پرهیز شود. پزشکان در محیطی امن و محرمانه، مشاوره های لازم را ارائه داده و گزینه های قانونی و ایمن را برای مدیریت شرایط توضیح خواهند داد.
مراقبت های پس از سقط جنین در هفته نهم
پس از تجربه سقط جنین در هفته نهم، مراقبت های جسمی و روانی برای بهبود کامل و حفظ سلامت آینده ضروری است. این دوران می تواند از نظر جسمی و عاطفی بسیار چالش برانگیز باشد و نیازمند حمایت و درک است.
مراقبت های جسمی: بهبود و ریکاوری
بدن پس از سقط جنین، نیاز به زمان برای ریکاوری دارد. مدت و شدت علائم جسمی بستگی به نوع سقط (طبیعی، دارویی یا جراحی) دارد:
- خونریزی و درد:
- پس از سقط، خونریزی ممکن است تا چند روز یا حتی چند هفته ادامه داشته باشد. این خونریزی می تواند به صورت لکه بینی یا شبیه به یک دوره قاعدگی سنگین باشد.
- درد و گرفتگی شکمی نیز شایع است که معمولاً با داروهای مسکن بدون نسخه (مانند ایبوپروفن) قابل کنترل است.
- علائم هشداردهنده که نیاز به مراجعه فوری به پزشک دارند: خونریزی بسیار شدید (بیش از دو پد در یک ساعت)، درد شدید و غیرقابل تحمل، تب بالا، ترشحات واژینال بدبو.
- بهداشت و پیشگیری از عفونت:
- برای جلوگیری از عفونت، توصیه می شود تا زمان توقف کامل خونریزی یا حداقل به مدت 2 هفته پس از سقط، از تامپون استفاده نشود و به جای آن از پد بهداشتی استفاده شود.
- همچنین، از برقراری رابطه جنسی واژینال خودداری شود تا دهانه رحم فرصت بسته شدن و بهبود یابد.
- دوش واژینال نیز در این دوره ممنوع است.
- تغذیه و استراحت:
- تغذیه کافی و متعادل و نوشیدن مایعات فراوان برای کمک به ریکاوری بدن حیاتی است.
- استراحت کافی به بدن فرصت می دهد تا به تدریج به حالت عادی بازگردد.
- اولین پریود بعد از سقط:
- معمولاً 4 تا 6 هفته پس از سقط، اولین دوره قاعدگی بازمی گردد. این زمان می تواند متفاوت باشد و به زمان بازگشت تعادل هورمونی بدن بستگی دارد.
مراقبت های روانی و عاطفی: حمایت و تسکین اندوه
سقط جنین می تواند بار عاطفی سنگینی داشته باشد و بسیاری از افراد احساسات مختلفی را تجربه می کنند:
- احساسات طبیعی: غم، اندوه، خشم، احساس گناه، شوک، ناباوری، ناامیدی و حتی حس رهایی (در موارد بارداری ناخواسته) همگی طبیعی هستند. مهم است که این احساسات را به رسمیت بشناسید و به خود اجازه دهید تا سوگواری کنید.
- نیاز به حمایت: حمایت همسر، خانواده و دوستان می تواند در این دوران بسیار ارزشمند باشد. صحبت کردن در مورد احساسات و تجربه خود با یک فرد مورد اعتماد می تواند به تسکین کمک کند.
- مشاوره حرفه ای: اگر احساس غم و اندوه به افسردگی تبدیل شد، یا اگر فرد قادر به کنار آمدن با این تجربه نبود، مراجعه به مشاور، روانشناس یا گروه های حمایتی می تواند بسیار مفید باشد. این متخصصان می توانند راهکارهایی برای مقابله با اندوه و پردازش احساسات ارائه دهند.
طبیعی است که پس از سقط جنین، احساسات متناقضی را تجربه کنید. به خودتان اجازه دهید که غمگین باشید و به دنبال حمایت از اطرافیان یا متخصصان سلامت روان باشید.
برنامه ریزی برای بارداری بعدی: زمان مناسب
پرسش در مورد زمان مناسب برای اقدام مجدد به بارداری پس از سقط، یک دغدغه مشترک است:
- توصیه پزشکی: بسیاری از پزشکان توصیه می کنند که حداقل 2 تا 6 ماه پس از سقط جنین صبر شود تا بدن از نظر جسمی بهبود یابد و از نظر عاطفی نیز آمادگی لازم را پیدا کند.
- بررسی علل سقط: اگر سقط جنین مکرر رخ داده باشد، یا اگر علت مشخصی برای سقط وجود داشته باشد، پزشک ممکن است قبل از بارداری بعدی، آزمایش ها و درمان های بیشتری را توصیه کند تا شانس یک بارداری موفق در آینده افزایش یابد.
پیشگیری از سقط جنین در هفته نهم: آیا ممکن است؟
اینکه آیا می توان از سقط جنین در هفته نهم پیشگیری کرد، سوالی است که بسیاری از افراد پس از تجربه آن یا در مواجهه با خطر، مطرح می کنند. واقعیت این است که بسیاری از سقط ها، به ویژه در سه ماهه اول، به دلیل ناهنجاری های کروموزومی رخ می دهند که قابل پیشگیری نیستند و به هیچ وجه تقصیری متوجه مادر نیست. با این حال، اقداماتی وجود دارد که می تواند به حفظ سلامت کلی مادر و جنین و کاهش خطر برخی از انواع سقط ها کمک کند.
مهمترین عامل در پیشگیری از سقط جنین در هفته نهم، مراقبت های دوران بارداری از ابتدا است. این مراقبت ها شامل مجموعه ای از اقدامات و توصیه هاست که به حفظ سلامت مادر و رشد صحیح جنین کمک می کند:
- ویزیت های منظم پزشک: از ابتدای بارداری، باید به طور منظم به متخصص زنان و زایمان مراجعه شود. پزشک می تواند وضعیت سلامت مادر و جنین را پایش کند، عوامل خطر را شناسایی کرده و توصیه های لازم را ارائه دهد.
- ترک عوامل مضر:
- سیگار کشیدن: نیکوتین و سایر مواد شیمیایی موجود در سیگار می توانند به جفت و جنین آسیب برسانند.
- مصرف الکل و مواد مخدر: این مواد به طور مستقیم می توانند باعث ناهنجاری های جنینی و سقط شوند.
- کافئین: مصرف بیش از حد کافئین نیز ممکن است با افزایش خطر سقط همراه باشد. بهتر است مصرف آن را محدود کرد.
- تغذیه سالم و متعادل:
- رژیم غذایی سرشار از میوه ها، سبزیجات، غلات کامل و پروتئین های بدون چربی برای تأمین مواد مغذی لازم برای رشد جنین و سلامت مادر ضروری است.
- مصرف مکمل های دوران بارداری، به ویژه اسید فولیک، از قبل از بارداری و در طول سه ماهه اول، برای پیشگیری از نقایص لوله عصبی حیاتی است.
- کنترل بیماری های زمینه ای:
- زنان مبتلا به دیابت، فشار خون بالا، مشکلات تیروئید، لوپوس یا سایر بیماری های مزمن باید قبل از بارداری یا به محض اطلاع از بارداری، تحت نظارت دقیق پزشک متخصص قرار گیرند تا بیماری شان به خوبی کنترل شود.
- اجتناب از عفونت ها:
- رعایت بهداشت فردی، شستن دست ها و پرهیز از تماس با افراد بیمار می تواند خطر ابتلا به برخی عفونت ها را کاهش دهد.
- اجتناب از مصرف گوشت خام یا نیم پز و لبنیات غیرپاستوریزه برای پیشگیری از عفونت هایی مانند لیستریوز و توکسوپلاسموز مهم است.
- وزن مناسب:
- حفظ وزن در محدوده سالم قبل از بارداری و کنترل افزایش وزن در دوران بارداری می تواند به کاهش برخی خطرات کمک کند.
- مدیریت استرس:
- هرچند استرس به تنهایی عامل اصلی سقط نیست، اما مدیریت استرس از طریق تکنیک های آرامش بخش، یوگا و حمایت عاطفی می تواند به سلامت کلی مادر کمک کند.
با وجود تمام این اقدامات پیشگیرانه، باز هم تأکید می شود که بسیاری از سقط ها به دلیل عواملی رخ می دهند که خارج از کنترل مادر هستند و هیچ تقصیری متوجه او نیست. مهمترین چیز این است که در صورت تجربه سقط جنین، فرد خود را سرزنش نکند و به دنبال حمایت پزشکی و عاطفی باشد.
نتیجه گیری
سقط جنین در هفته نهم بارداری، تجربه ای است که می تواند از نظر جسمی و روانی بسیار دشوار باشد، اما درک ابعاد مختلف آن می تواند به افراد کمک کند تا با آگاهی بیشتری با این وضعیت کنار بیایند. در این مقاله به بررسی جامع علائم، علل، تشخیص و روش های مدیریت سقط جنین در هفته نهم پرداختیم. تأکید شد که این رویداد اغلب خارج از کنترل فرد بوده و در بسیاری از موارد ناشی از ناهنجاری های کروموزومی است.
مراقبت های پس از سقط، هم از جنبه جسمی و هم از جنبه روانی، از اهمیت بالایی برخوردار است. بهبودی جسمانی، پیشگیری از عفونت و توجه به سلامت عاطفی و روانی، از ارکان اصلی این دوران محسوب می شوند. همچنین، هرگونه تصمیم گیری در مورد بارداری، چه ادامه آن و چه ختم آن، باید تحت نظارت پزشک متخصص و در چارچوب قوانین کشور انجام شود تا از هرگونه خطرات احتمالی برای سلامت مادر جلوگیری شود.
برای کسانی که این مسیر را تجربه می کنند، پیام امیدبخش این است که سقط جنین لزوماً به معنای عدم امکان بارداری های موفق در آینده نیست. بسیاری از زنان پس از تجربه سقط، بارداری های سالم و موفقی را پشت سر گذاشته اند. مهم این است که در هر مرحله ای از این تجربه، با پزشک متخصص زنان مشورت کرده و از حمایت های پزشکی و عاطفی لازم بهره مند شوند. آگاهی، حمایت و مراقبت صحیح، کلید عبور از این دوران حساس و حرکت به سمت بهبودی و آینده ای سالم تر است.